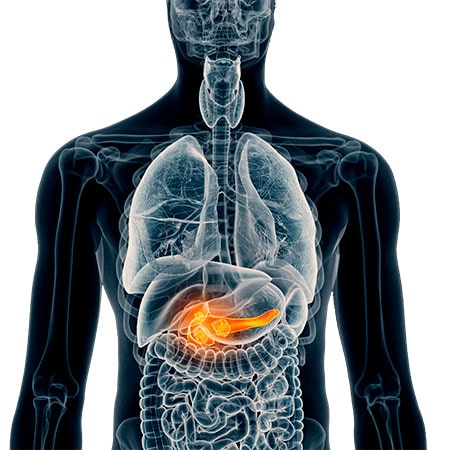
Панкреатит — это воспалительный процесс, протекающий в поджелудочной железе и характеризующийся персистентным (длительным) течением. Заболевание сопровождается разрушением паренхимы, морфологической структуры органа и развитием фиброза — разрастанием соединительной ткани с образованием рубцов. Одновременно развивается недостаточность (эндокринная, экзокринная) поджелудочной железы.
Что такое панкреатит поджелудочной железы
Различают острую и хроническую формы. В первом случае внезапно развившееся воспаление проявляется интенсивной болью в животе. Для хронического течения характерны периоды обострения и ремиссии. Фиброз, спровоцированный воспалением и постоянным повреждением ткани органа, входит в число диагностических критериев.
Причины воспаления поджелудочной железы

Панкреатит хронической формы чаще выявляется у мужчин. Причины развития патологии до конца не изучены. В большинстве случаев точную этиологию установить не удается. Вероятные причины:
- Токсическое воздействие вследствие частого употребления алкоголя.
- Генетическая предрасположенность.
- Обструкция (нарушение проходимости) протоков.
- Врожденные аномалии строения.
- Опухолевые процессы в поджелудочной железе.
- Аутоиммунные нарушения.
Факторы риска развития болезни — курение табачных изделий и злоупотребление алкогольными напитками. По данным статистики, около 50% случаев болезни обусловлены злоупотреблением алкоголя.
Какие симптомы при воспалении поджелудочной железы
Основной симптом — болезненные ощущения в области живота, которые могут возникать на ранних стадиях до изменения структуры органа. Боль — доминирующий симптом, который наблюдается у 90% пациентов. Болезненные ощущения обычно появляются после еды. Боль чаще опоясывающая или локализующаяся в зоне подреберья с левой стороны. Уменьшается в положениях наклона туловища вперед или сидя. Приступы боли на ранних стадиях носят эпизодический характер, позже становятся постоянными. Другие признаки панкреатита поджелудочной железы:
- Тошнота и изжога.
- Расстройство пищеварительной функции.
- Ухудшение общего самочувствия.
Клиническая картина включает признаки — метеоризм (вздутие живота), плохая усвояемость жира, который выводится вместе с калом, снижение веса, повышенная утомляемость.
Как определить воспаление поджелудочной железы
Характерная симптоматика указывает на наличие патологии. Диагноз ставят на основании жалоб пациента, данных визуализации и результатов тестов, которые показывают характер функционирования органа.
Лечение воспаления поджелудочной железы
Терапия направлена на улучшение пищеварения и уменьшение болезненных ощущений. Отказ от вредных привычек — один из методов комплексной терапии, который помогает замедлить прогрессирование болезни. Чтобы лечить воспаление поджелудочной железы, используют обезболивающие и ферментные препараты. Суть метода сводится к искусственному замещению ферментов, которые в норме продуцирует поджелудочная железа. Для устранения выраженной боли назначают анальгетики опиоидной группы, что может стать причиной развития зависимости. Медикаментозное лечение патологии часто не приносит желаемого эффекта.

Чтобы узнать, какой препарат снимает воспаление поджелудочной железы, нужно пройти диагностическое обследование. Выбор препаратов и способов терапии зависит от причин заболевания. Например, для лечения аутоиммунной формы патологии применяют глюкокортикоиды. Эндоскопические методы терапии назначают для устранения компрессии панкреатических протоков, что обусловлено разрастанием соединительной ткани или камнями. Литотрипсию — экстракорпоральный ударно-волновой метод, применяют для измельчения больших конкрементов (камней) в протоках.
Для устранения интенсивной боли проводят блокаду солнечного сплетения, которая выполняется чрескожно или при помощи эндоскопического оборудования под контролем УЗИ. Для выполнения блокады используют анальгетики и кортикостероиды. Хирургическая операция проводится в случае неэффективности медикаментозного купирования боли. В ходе операции врач восстанавливает проходимость протоков или выполняет резекцию (удаление) части органа с поврежденной морфологической структурой.
Как лечить панкреатит в домашних условиях
Чтобы лечение поджелудочной железы в домашних условиях было эффективным, используют Бальзам Болотова. В состав натурального средства входят органические кислоты и другие компоненты, которые устраняют воспаление и восстанавливают нормальную работу органов пищеварительного тракта. Дополнительные эффекты при регулярном применении — очищение организма от токсинов и укрепление иммунитета. При помощи бальзама можно дома почистить легкие от никотиновых смол. Бальзам Болотова при панкреатите способствует устранению болевого синдрома за счет уменьшения воспаления и нормализации работы поджелудочной железы. Используя натуральное средство, можно вылечить патологии органов ЖКТ без химических лекарств.
Лечение панкреатита в домашних условиях народными средствами
Народные средства лечения воспаления поджелудочной железы дополняют традиционную терапию и усиливают лечебный эффект. Чтобы лечить панкреатит, используют отвары и настои из лекарственных растений — ромашки и календулы, коры барбариса, бессмертника и аралии, софоры и зольника. Также рекомендуется пить овсяный кисель и свежий картофельный сок.
Диета при панкреатите поджелудочной железы
Пациентам рекомендована диета с пониженным содержанием жиров, доля которых в рационе не превышает 25 грамм в течение дня. В результате уменьшается продукция ферментов. Питание при панкреатите поджелудочной железы назначают с учетом формы патологии. При острой форме рекомендовано голодание или ограничение количества пищи для функциональной разгрузки поджелудочной железы. Длительность голодания — 1-2 дня. В этот период рекомендовано употребление воды в объеме 1,5-2 литра в течение суток. Обычную воду можно заменить слабощелочной минеральной водой или отваром шиповника.
Диета при острой форме предполагает употребление измельченной (протертой) еды, что снижает механическую нагрузку на органы ЖКТ и способствует лучшему усвоению питательных веществ. Режим приема пищи — 5-6 раз в течение дня.
Что нельзя есть при панкреатите поджелудочной железы
Пациентам рекомендуется отказаться от черного кофе, сладких и газированных напитков, кваса, виноградного сока. Следует исключить из меню продукты, провоцирующие вздутие живота и стимулирующие выделение пищеварительных соков. Продукты, от которых лучше отказаться:
- Ржаной и свежевыпеченный хлеб.
- Кондитерские изделия, сладкая и несладкая слоеная выпечка, изделия из сдобного теста.
- Наваристые бульоны — мясные и грибные.
- Молочные супы, первые блюда из бобовых (фасоль и горох) и круп — кукурузы, ячменя, пшена.
- Свекольник и окрошка.
- Жирные виды мяса (свинина, утятина, гусятина).
- Яйца, приготовленные вкрутую.
- Цельное молоко, изделия из молока с повышенной жирностью и кислотностью, с добавлением сахара.
- Фрукты и ягоды.
Следует исключить из рациона жареные, слишком жирные, сладкие и острые блюда. Лучше отказаться от употребления жареной, копченой и соленой рыбной продукции, консервов, в том числе овощных. В список овощей, не рекомендованных при панкреатите, входят чеснок и лук, щавель и шпинат, огурцы, редька и сладкий перец, белокочанная капуста и редис. Следует отказаться от употребления грибов, каш и гарниров, приготовленных на основе пшена, круп из ячменя (перловая, ячневая) и кукурузы.
Что можно есть при панкреатите поджелудочной железы
Рацион состоит из блюд пониженной калорийности. Основу питания составляют продукты с нормальными показателями белка (соответствуют среднесуточной норме), с пониженным содержанием углеводов и жиров. Продукты, которые разрешены при панкреатите:
- Пшеничные сухари.
- Слизистые супы, приготовленные на основе круп — риса, овса, гречки, или на овощном бульоне.
- Крем-супы на мясном бульоне пониженной жирности.
- Нежирное мясо, в том числе говядина и телятина, кролик и курица, индейка.
- Нежирная рыба — окунь, щука, судак, треска в отварном и протертом виде (кнели).
- Яйца, приготовленные всмятку, омлет, сделанный на пару.
- Паста из свежего, некислого творога.
- Запеканки из рисовой и овсяной крупы.
- Паровые творожные пудинги.
- Запеченные яблоки.
- Кисели и желе, приготовленные на сорбите или ксилите.
- Фруктовое пастеризованное пюре.
- Фруктовые компоты с небольшим количеством сахара.
Овощи рекомендуется употреблять в отварном, измельченном (протертом) виде. В список разрешенных овощей входят кабачки, картофель и морковь, брокколи и цветная капуста.
Чем опасно воспаление поджелудочной железы
При хронической форме патологии развивается кальциноз — отложение соединений кальция в мягких тканях. В протоках образуются камни, происходят атрофические изменения в паренхиме, которые приводят к уменьшению размера, уплотнению ткани и нарушениям в работе органа.
Функция поджелудочной железы — продукция ферментов, которые участвуют в процессе переваривания пищи. Основные ферменты — липаза, амилаза, протеаза, химотрипсин. Если продукция липазы и протеазы сокращается на 10% от нормы, развивается мальабсорбция — нарушение в работе пищеварительной системы, которое характеризуется замедлением транспорта химуса, ухудшением всасывания витаминов и питательных веществ в тонком кишечнике. В результате нарушаются обменные процессы в организме. Хронический панкреатит приводит к развитию сахарного диабета. Одновременно повышается риск возникновения гипогликемии — состояния, которое характеризуется пониженным уровнем глюкозы в крови. Состояние проявляется симптомами:
- Мышечная слабость.
- Дрожь в конечностях.
- Повышенное потоотделение.
- Тахикардия — учащенное сердцебиение.
- Ухудшение концентрации внимания.
- Расстройство зрительной функции — двоение, появление посторонних предметах в поле обзора, расплывчатое изображение.
- Тошнота и рвота.
- Бледный оттенок лица.
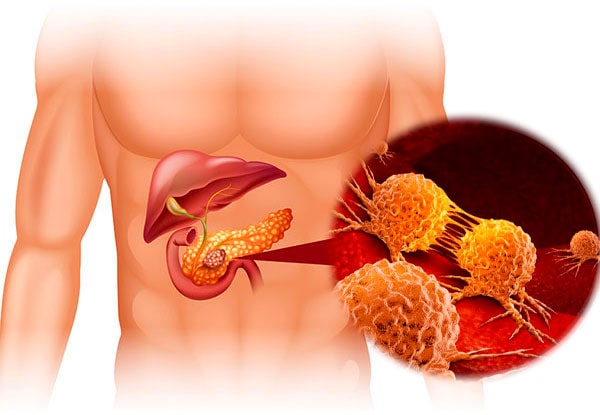
В числе осложнений хронического панкреатита — формирование псевдокист (участки скопления жидкости вокруг органа), непроходимость желчного протока, разрыв протока, тромбоз (образование кровяных сгустков) селезеночной вены, закупорка двенадцатиперстной кишки. Отдельно стоит отметить повышенный риск развития аденокарциномы — злокачественной опухоли в тканях органа.
Профилактика поджелудочной железы в домашних условиях
Для профилактики панкреатита и других воспалительных заболеваний органов ЖКТ используют Бальзам Болотова. Важные профилактические меры — отказ от вредных привычек, здоровый образ жизни, полноценное разнообразное питание, своевременное и адекватное лечение инфекционных заболеваний.