Гломерулонефрит – это воспалительное заболевание аутоиммунного генеза. Воспаление затрагивает в первую очередь почечные клубочки, которые участвуют в фильтрации крови. В патологический процесс вовлекаются окружающие ткани – почечные канальца, сосуды и рыхлые, соединительные волокна, образующие строму (основу, каркас) почек. Заболевание занимает 3 место по распространенности среди патологий почек и мочевыводящих путей, уступая лишь пиелонефриту (инфекционно-воспалительной патологии почек) и мочекаменной болезни (образованию камней в почках вследствие нарушения обменных процессов).
Что такое гломерулонефрит?
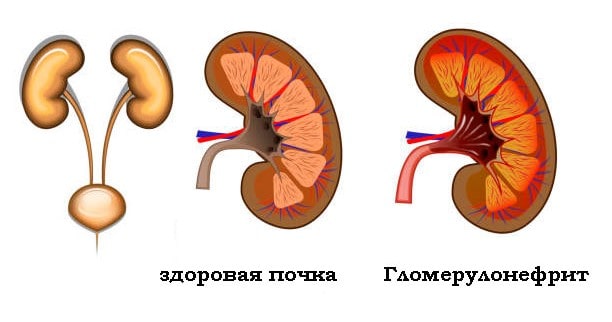
Клубочковый нефрит или гломерулонефрит относится к иммунным заболеваниям. Патология развивается вследствие нарушений в работе иммунной системы, характеризуется поражением клубочков и последующим распространением патологического процесса на окружающие ткани. Следствие поражения гломерул (почечные клубочки) – ухудшение выведения из организма солей, воды, токсичных веществ, продуктов обмена. Болезнь хронической формы отличается тенденцией к прогрессированию. Следующие стадии – нефросклероз (замена нормальной паренхимы почки соединительной тканью с уменьшением размеров органа) и почечная недостаточность (нарушение выделительной и фильтрационной функций органа) хронического или острого течения.
Патология характеризуется прогрессирующим течением. Последствия – гибель клубочков и уменьшение в размере (сморщивание) почек. Гломерулонефрит часто присутствует в клинической картине таких системных заболеваний, как красная волчанка, васкулит, ревматоидный артрит.
Гломерулонефрит: причины
Болезнь почек гломерулонефрит обычно развивается вследствие поражения органа патогенными агентами – чаще стрептококками, входящими в группу А. Другие инфекционные агенты – бактерии (стафилококки, энтерококки), вирусы (цитомегаловирус, вирусы гепатита B и простого герпеса) и одноклеточные (токсоплазмы, малярийный плазмодий). В числе провоцирующих факторов стоит отметить интоксикации (отравление ядовитыми веществами), применение вакцин, лекарства, негативное влияние окружающей среды (неблагоприятная экологическая обстановка). В роли триггерного компонента могут выступать частые переохлаждения организма и снижение собственной иммунной защиты.
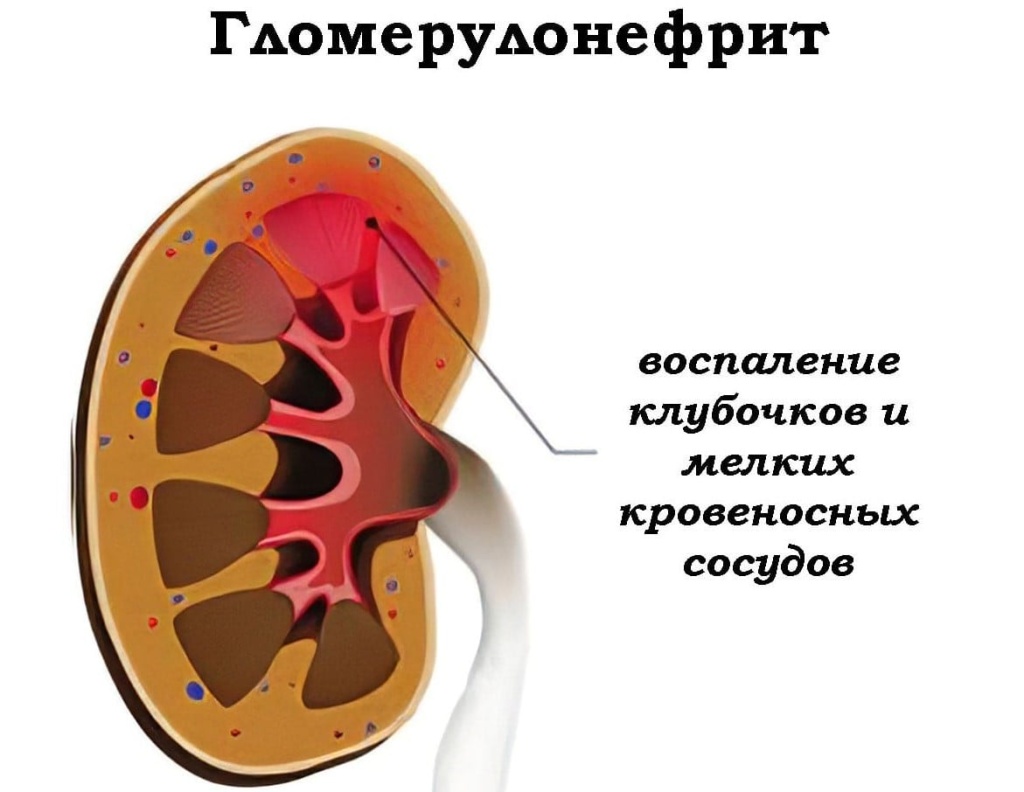
В патогенезе заболевания участвуют иммунные и гемодинамические расстройства, а также нарушения метаболизма (обмена веществ). Нарушения в работе иммунной системы имеют решающее значение. Причины развития патологии связаны с генетически обусловленной неполноценностью клеточного звена иммунитета. В норме Т-лимфоциты отвечают за распознавание и уничтожение чужеродных клеток. При иммунной дисфункции Т-лимфоциты воспринимают собственные клетки организма, как инородные. В базальной мембране клеток откладываются иммунные комплексы, которые приводят к ее утолщению.
Спровоцировать развитие заболевания могут хронически протекающие инфекции – тонзиллиты (воспаление миндалин), фарингиты (воспаление слизистой оболочки глотки), холециститы (воспаление желчного пузыря). Другие причины развития патологии – недавно перенесенные острые заболевания инфекционного генеза, в том числе эндокардит, пневмония, паразитарные инвазии, вирусные инфекции.
Гломерулонефрит: формы
Классификация предполагает выделение форм патологии в зависимости от характера течения. По этому критерию выделяют острый, хронический, быстропрогрессирующий виды заболевания. В последнем случае почечная недостаточность развивается через 1-3 недели. Быстропрогрессирующая форма выявляется у 10-15% пациентов. Возраст больных преимущественно 20-50 лет. Прогноз при быстропрогрессирующей форме зависит от возможности устранения причин заболевания и скорости необратимых изменений в тканях почек.
Что такое острый гломерулонефрит
Острый гломерулонефрит (ОГН) – воспалительный процесс диффузного (рассеянного) распространения, который характеризуется поражением 80-100% гломерул. На начальной стадии болезни клубочки увеличены в размерах. Обычно развивается спустя 10-12 дней после перенесенных острых инфекционных заболеваний (фарингит, поражение кожи, ангина), спровоцированных стрептококками. Острая форма часто диагностируется у детей в возрасте 3-7 лет.
Что такое хронический гломерулонефрит
Хронический гломерулонефрит (ХГН) – воспалительный процесс диффузного (рассеянного) распространения. Хроническая форма болезни часто развивается на фоне недолеченного острого процесса. Однако в клинической практике встречаются случаи развития хронической формы без предшествующей острой атаки. Течение ХГН характеризуется повторными обострениями, которые чередуются с периодами ремиссии. Пациенты с ХГН входят в группу риска развития почечной недостаточности.
Гломерулонефрит: симптомы
Клиническая картина складывается из трех синдромов – мочевого, отечного и гипертензионного. Нередко дебют заболевания представлен нефротическим синдромом – экскрецией (выведением) с мочой белка объемом более 3 г в течение суток. Изменение показателей мочи – стабильный и наиболее типичный симптом, который указывает на наличие патологии. У большинства больных анализ мочи показывает протеинурию (присутствие белка), эритроцитурию (присутствие крови), цилиндрурию (присутствие цилиндрических телец).
Гипертонический синдром обусловлен задержкой воды и натрия в организме, нарушением функции почечной депрессорной системы (механизм регуляции артериального давления), активацией деятельности симпатико-адреналовой системы (высвобождает адреналин в кровяной поток). Отечный синдром связан с задержкой воды в организме, что приводит к увеличению объема крови, циркулирующей в сосудистой системе.
Жалобы могут отсутствовать или не носят специфический характер. Пациенты часто отмечают уменьшение среднесуточного объема мочи и отечность лица. Другие признаки гломерулонефрита в период обострения:
- Слабо выраженные боли ноющего характера в области поясницы и суставов (наблюдаются у 30% больных).
- Сильная одышка.
- Интенсивная головная боль.
- Расстройства мочеиспускания (дизурия), в том числе затруднения и болезненность.
- Артериальная гипертензия. Показатели артериального давления обычно в пределах 140-160/85-90 мм. рт. ст.
- Зрительная дисфункция. Снижение остроты и четкости зрения, затуманенное, размытое изображение.
- Общее недомогание, мышечная слабость, повышенная утомляемость.
- Признаки интоксикации организма – тошнота, нередко сопровождающаяся рвотой, потеря аппетита.
Отеки лица особенно заметны в области глаз. У некоторых пациентов отеки носят выраженный характер, принимая форму анасарки (скопление под кожей жидкости, схожей с кровяной сывороткой). Другие проявления отечного синдрома – гидроторакс (скопление жидкости в плевральной полости) и асцит (присутствие жидкости в брюшной полости). Хроническая форма патологии часто протекает бессимптомно или с маловыраженными признаками. Выявляется преимущественно случайно по результатам анализа мочи в рамках планового профилактического обследования.
Диагностика гломерулонефрита
Диагноз ставят на основании клинической картины, данных анамнеза, результатов лабораторного и инструментального обследования. Лабораторные анализы включают исследование мочи, серологические тесты (выявление антител к базальной мембране), гистологическое исследование (изучение клеточного строения) ткани почек (биопсия). Иммунологические тесты показывают наличие циркулирующих иммунных комплексов в крови. Врач назначает УЗИ или КТ органов мочевыводящей системы. В ходе инструментальной диагностики обнаруживаются такие признаки, как полулуния (скопления клеток) в гломерулах. В ходе рентгенологического исследования выявляется увеличение размеров левого сердечного желудочка (у пациентов с артериальной гипертензией).
Гломерулонефрит: осложнения
Основное осложнение заболевания – почечная недостаточность разной степени тяжести, которая не лечится. У 3% пациентов на фоне течения патологии развивается сердечная недостаточность. В отдельных случаях может возникать энцефалопатия (нарушение функций головного мозга) с эклампсией (генерализованные судороги невыясненной этиологии).
Гломерулонефрит: лечение
Несмотря на тяжесть болезни, при своевременно начатом лечении она хоть полностью и не излечима, однако можно добиться стойкой ремиссии и уменьшения симптомов. Чтобы лечить гломерулонефрит индивидуально разрабатывают программу, которая включает организацию диетического питания (сокращение количества белка и поваренной соли в рационе), контроль показателей артериального давления, ограничение объема употребляемой жидкости и медикаментозную терапию. В числе общих рекомендаций – постельный режим в острый период (2-4 недели). Препараты для лечения гломерулонефрита:
- Диуретические (для ускоренного выведения излишков жидкости).
- Антигипертензивные (для нормализации показателей артериального давления).
- Иммуносупрессивные (для подавления нежелательных иммунных реакций).
- Цитостатические. Назначают при нефротическом синдроме, резистентном к терапии глюкокортикостероидами.
Медицинские (клинические) протоколы предполагают устранение причин, которые спровоцировали развитие заболевания. Речь идет об антибактериальной, противовирусной терапии, направленной на лечение инфекционных, вирусных, паразитарных патологий. Если ОГН спровоцировал прием лекарственных препаратов, их прием прекращают. При атопической форме устраняют факторы, вызывающие аллергическую реакцию. При остро протекающей почечной недостаточности назначают гемодиализ, при сердечной недостаточности – сердечные гликозиды.
Как лечить гломерулонефрит в домашних условиях: метод Болотова
Комплексное лечение гломерулонефрита способствует быстрому выздоровлению и достижению устойчивой длительной ремиссии. Лечение гломерулонефрита по Болотову предполагает употребление авторского бальзама, созданного по уникальному рецепту. Рецептура разработана Борисом Болотовым – ученым, который стал широко известен благодаря инновационным методикам оздоровления и омоложения организма.
Формула бальзама – это сочетание передового научного опыта и знаний, традиционных, апробированных народных методик и результатов собственных исследований ученого. В состав бальзама Болотова, который запатентован в 2011 году, входят вода, ферментированный субстрат из красных сортов винограда, минерально-органический кислотный комплекс, в том числе янтарная, пировиноградная и соляная кислоты. Дополнительные ингредиенты – нитроглицерин, витамины, лимон, мед.
Бальзам обладает выраженным антибактериальным и противовоспалительным действием, способствует регенерации и восстановлению нормальной структуры тканей, укрепляет иммунитет. Другие эффекты:
- Улучшение деятельности сердечно-сосудистой системы.
- Выведение солей и токсинов.
- Стимуляция и нормализация обменных процессов.
- Повышение общего тонуса, устранение симптомов астении, как мышечная слабость и повышенная утомляемость.
- Нормализация водно-солевого баланса.
Метод Болотова направлен на устранение причин патологии. Бальзам уменьшает воспалительные процессы, протекающие в органах мочевыводящей системы. Благотворное воздействие выражается в ускоренном обновлении почечных клубочков на клеточном уровне. Компоненты средства способствуют появлению новых здоровых клеток органа, нормализуют pH мочи. Курс терапии составляет 2-3 месяца. Повторный курс проводится по истечении 2-6 недель перерыва.
Гломерулонефрит: лечение народными средствами
Лечение гломерулонефрита народными средствами носит вспомогательный характер. Направлено на снижение выраженности воспалительного процесса и устранение симптомов. Настой боярышника или плоды черноплодной рябины принимают для нормализации показателей артериального давления. Настой шиповника способствует укреплению иммунитета. Из коры дуба готовят отвар с антибактериальным, противовоспалительным действием.
Гломерулонефрит: профилактика
Профилактические мероприятия включают своевременное лечение очагов инфекций, оздоровление и закаливание организма, здоровый образ жизни.